
Fisiologia: um médico não promove saúde sem esse conhecimento
A fisiologia, uma disciplina fundamental no campo da medicina, frequentemente não recebe a atenção que merece durante a graduação médica. Apesar de sua importância crucial, muitas vezes é abordada apenas superficialmente, perdendo espaço para o foco intensivo em doenças e sintomas. No entanto, é essencial reconhecer que um profundo entendimento

Novas regras de publicidade médica – Pontos-chave que todo médico deve conhecer e respeitar
A publicidade médica, uma faceta essencial na carreira dos profissionais de saúde, está atravessando uma transformação significativa com a entrada em vigor da Resolução 2336/23 do Conselho Federal de Medicina (CFM). Esta nova regulamentação redefine os parâmetros para a divulgação de serviços médicos, equilibrando a necessidade de informação pública

Jamais prescreva um medicamento para seu paciente sem antes entender mais a fundo esses 8 pilares
No contexto da prática médica, a mera prescrição de medicamentos ainda é, infelizmente, uma realidade dentro dos consultórios e clínicas. No entanto, com o avanço do conhecimento sobre saúde somado à realidade preocupante de crescimento da incidência de condições e doenças, já se sabe que para a maior parte
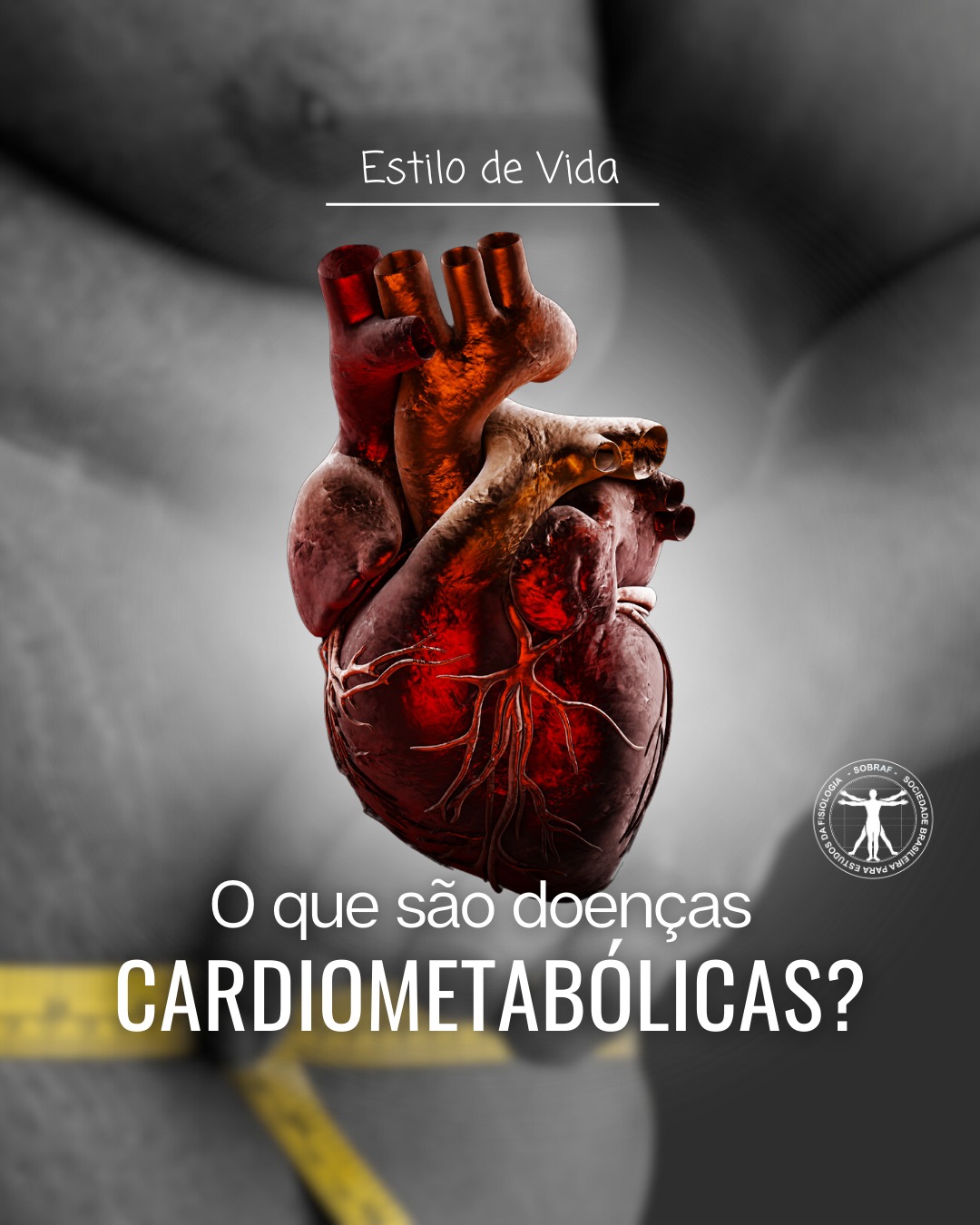
O que são doenças cardiometabólicas?
Em um mundo onde as mudanças de estilo de vida e a correria do dia a dia afetam diretamente nossa saúde, as doenças cardiometabólicas surgem como um grupo de condições inter-relacionadas que representam uma ameaça significativa ao bem-estar global. Estas condições, que incluem elevado risco cardiometabólico, são em grande

Associados SOBRAF tiveram exclusividades no Seminário Internacional 2023
Neste ano, preparamos a melhor experiência aos nossos associados em diversos benefícios, confira! Estande SOBRAF Tivemos brindes exclusivos, suporte para o uso do aplicativo SOBRAF e área restrita, descontos especiais de renovação para associados e outros benefícios. Em nosso estande também ocorreu a 2ª Exposição de Trabalhos Científicos com artigos

A importância dos antioxidantes na prevenção de doenças crônicas
O conceito de saúde e bem-estar tem se refinado ao longo dos anos, passando a incorporar não apenas a ausência de doenças, mas também a manutenção da qualidade de vida e longevidade. Neste cenário, a prevenção de doenças crônicas assume um papel central, e os antioxidantes emergem como protagonistas



